Список сокращений: ПУ/ПД – полидипсия, полиурия, ГК – глюкоза крови, ЕД – единица действия, ЖКТ – желудочно-кишечный тракт, АПФ – ангиотензинпревращающий фактор, ГКМП – гипертрофическая кардиомиопатия, ОКА – общий клинический анализ крови, Т4о – общий тироксин, СД – сахарный диабет, РААС – ренин-ангиотензин-альдостероновая система, ОЦК – объем циркулирующей крови, МВП – мочевыводящие пути, НО – новообразования, ХБП – хроническая болезнь почек, КПВ – каудальная полая вена.
Аннотация:
Гиперальдостеронизм до недавнего времени считался достаточно редкой патологией эндокринной системы. В 1983 году появились первые сообщения о многочисленных зарегистрированных случаях первичного гиперальдостеронизма или болезни Конна, где приводились доказательства того, что эта болезнь может быть более распространенной, чем ее оценивали в прошлом [16]. В последние годы регистрируется все большее количество сообщений о выявлении данной болезни у кошек. Это также обусловлено тем, что все больше внимания уделяется диагностике вторичной патологии (вторичного гиперальдостеронизма) и тем, что развивается диагностика первичной патологии. Однако до сих пор эту эндокринную болезнь (как первичную, так и вторичную) нельзя назвать широко распространенной. Гиперальдостеронизм – это заболевание, при котором патофизиологические механизмы обусловлены высокой концентрацией циркулирующего в крови альдостерона. В данном случае название болезни говорит само за себя. В ходе изучения этого заболевания следует вернуться к азам физиологии и рассмотреть компоненты и механизмы работы РААС. Эти основы крайне важны для правильного понимания патогенеза гиперальдостеронизма, а следовательно, верного диагностического и лечебного подхода к пациенту.
Альдостерон и РААС
Альдостерон – это минералокортикоидный стероидный гормон, синтезирующийся в клубочковой зоне коры надпочечников из холестерола через ряд промежуточных метаболитов. На долю альдостерона приходится 95% всех гормонов, вырабатываемых клубочковой зоной коры надпочечников [8].
Важно понимать, что регуляция синтеза альдостерона в коре надпочечников обусловлена двумя ведущими механизмами. Первый механизм – это влияние РААС. При этом альдостерон следует рассматривать не как отдельно существующий гормон, а как неотъемлемый компонент этой сложноорганизованной системы. РААС активируется в ответ на снижение объема циркулирующей крови и почечного кровотока. Это приводит к снижению доставки натрия и хлорида к клеткам дистальных канальцев почек и стимулирует секрецию ренина в клетках юкстагломерулярного комплекса. Именно поэтому сниженное кровяное давление, которое воспринимается сначала клетками почек, индуцирует биосинтез и секрецию ренина. Ренин, в свою очередь, расщепляет ангиотензин до ангиотензина I, который затем гидролизуется с образованием ангиотензина II в легких с помощью АПФ и выполняет роль вазоконстриктора. АПФ имеется также в подавляющем большинстве других тканей и в крови, но наибольшая его активность выражена именно в легких. Непосредственно ангиотензин II, образовавшийся в конце этой цепочки, стимулирует секрецию альдостерона. Образующийся альдостерон поступает в кровь и вызывает экскрецию калия и задержку натрия, чем косвенно способствует накоплению воды и повышению кровяного давления. Такой, казалось бы на первый взгляд, сложный механизм схематически можно проиллюстрировать достаточно короткой последовательностью реакций (схема 1).
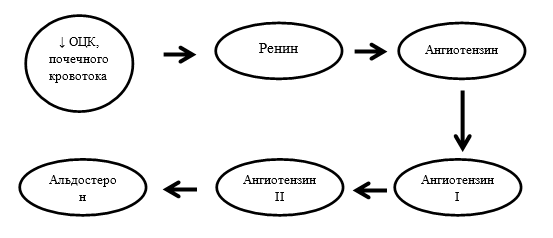 Схема 1.
Схема 1.
Таким образом, гиперальдостеронизм в случае вторичной патологии станет последним звеном в цепи реакций РААС.
Кроме снижения кровяного давления в афферентных артериолах на фоне снижения ОЦК и почечного кровотока, пусковыми механизмами для синтеза ренина являются:
– снижение концентрации натрия в плазме крови;
– уменьшение осмотического давления в дистальных извитых канальцах;
– стимуляция симпатических нервных волокон, иннервирующих
афферентные артериолы [8].
С тех пор как было показано, что снижение перфузии почек провоцирует секрецию ренина и, как результат, повышение кровяного давления, ренин считается одним из патогенетических факторов гипертензии [4].
Второй, не менее важный механизм регуляции синтеза альдостерона в коре надпочечников – это прямая регуляция через ионы калия, циркулирующие в плазме крови. Увеличение калия в сыворотке крови стимулирует выработку альдостерона корой надпочечников, поскольку этот гормон осуществляет его экскрецию с мочой.
Для чего необходим альдостерон?
Главная физиологическая функция альдостерона – это регуляция гомеостаза натрия и калия в сыворотке крови и поддержание нормального внутрисосудистого объема жидкости. Циркулирующий в крови альдостерон оказывает свое основное физиологическое влияние на почки. Это приводит к реабсорбции натрия, в результате чего задерживается вода, но экскретируются ионы калия и водорода. По мере экскреции калия в моче концентрация калия в плазме снижается. Вследствие этого объемы плазмы и экстраклеточной жидкости увеличиваются совместно с общим периферическим сопротивлением из-за вазоконстрикции, вызванной ангиотензином II, что приводит к повышению кровяного давления. Увеличение объема экстраклеточной жидкости усиливает кровоток в почках, за счет чего снижается секреция ренина.
Как и в предыдущем случае, данная цепочка может показаться сложным физиологическим механизмом, поэтому схематическое упрощение реакций может помочь воспринять каскад реакций (схема 2).
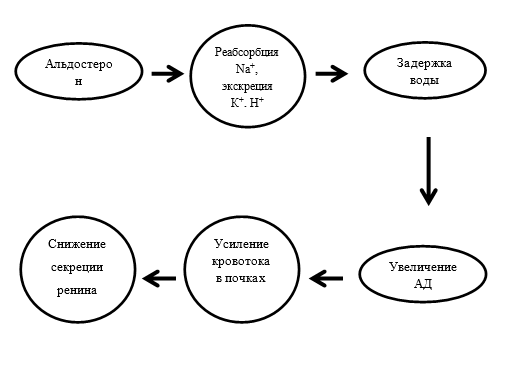 Схема 2.
Схема 2.
На основании приведенных данных о физиологическом действии альдостерона можно прийти к выводу о том, какие ведущие клинические последствия будут сопровождать повышенные концентрации альдостерона. Избыточное высвобождение альдостерона из клубочковой зоны приведет к различной степени электролитных, жидкостных и метаболических расстройств. Таким образом, основными клиническими последствиями избыточной продукции альдостерона становятся усиленная задержка натрия и воды, вызывающая системную артериальную гипертензию, и повышенная экскреция калия почками, приводящая к гипокалиемии.
Далее в тексте неоднократно будет идти речь об артериальной гипертензии кошек. В статье использованы категории артериальной гипертензии по классификации IRIS (см. табл. 1).
|
Артериальное давление
|
Категория гипертензии
|
|
Диастолическое
|
Систолическое
|
|
<95
|
<150
|
Минимальный риск
|
|
95–99
|
150–159
|
Низкий риск
|
|
100–119
|
160–179
|
Средняя степень риска
|
|
≥120
|
≥180
|
Высокий риск
|
Таблица 1. Категории артериальной гипертензии по классификации IRIS [19, с. 19].
Причины болезни
Гиперальдостеронизм дифференцируется на первичный и вторичный. Первичный гиперальдостеронизм также носит название болезни или синдрома Конна. Он характеризуется автономной повышенной продукцией альдостерона патологически измененной клубочковой зоной при одновременном наличии низкой концентрации ренина в плазме. Для животных, страдающих первичным гиперальдостеронизмом, характерно неадекватное увеличение секреции альдостерона, независимое от РААС и концентрации ионов калия в сыворотке крови. Избыток альдостерона в этом случае приводит к угнетению РААС. Увеличение количества внеклеточной жидкости и плазмы воспринимается рецепторами растяжения юкстагломерулярного аппарата, а задержка натрия в сыворотке крови – так называемым "плотным пятном", что приводит в итоге при первичной патологии к снижению биосинтеза и продукции ренина. Подавление активности рениновой системы служит маркером первичности патологии.
Первичный гиперальдостеронизм ассоциирован с одним или несколькими новообразованиями коры надпочечников, продуцирующими альдостерон. Новообразования могут быть представлены унилатеральной (что наиболее характерно для кошек) или билатеральной аденомой или аденокарциномой. В некоторых случаях к болезни приводит билатеральная гиперплазия клубочковой зоны коры надпочечников. «Унилатеральная адренокортикальная неоплазия является наиболее часто описываемой причиной первичного гиперальдостеронизма у кошек, причем аденомы и карциномы у них возникают с примерно одинаковой частотой» [2, с. 39].
Гистопатологические результаты исследования коры надпочечников при первичном гиперальдостеронизме у кошек могут соответствовать следующим диагнозам:
- унилатеральные или билатеральные адренокортикальные аденокарциномы;
- унилатеральные или билатеральные аденомы;
- идиопатическая билатеральная нодулярная гиперплазия надпочечников.
При вторичном гиперальдостеронизме клетки коры надпочечников не изменены, но обладают повышенной биосинтетической активностью. Вторичный гиперальдостеронизм встречается относительно чаще, и основной его отличительной особенностью является постоянная активация РААС, которая и становится стимулом коры надпочечников для повышенной продукции альдостерона. Предполагать эту болезнь можно у пациентов с развитием, например, сердечной недостаточности, заболеваниями почек, тяжелой гепатоцеллюлярной дисфункцией, которые сопровождаются генерализованным отеком или активацией юкстагломерулярного аппарата. Также одной из причин патологии способно стать низкое содержание натрия в рационе [1]. Эти группы первичных патологий приводят к гиповолемии, снижению ОЦК, что становится непосредственной причиной для синтеза ренина и активации всех звеньев РААС. Следовательно, вторичный гиперальдостеронизм можно встретить также и при многих других заболеваниях, сопровождающихся дегидратацией, гипотензией, сниженной перфузией почек или дефицитом натрия. И в этом случае повышение уровня циркулирующего альдостерона будет напрямую коррелировать с активностью ренина.
Клинические признаки
Болеют гиперальдостеронизмом обычно кошки среднего и пожилого возраста. Половая и породная предрасположенность к болезни при этом не отмечена. Как упоминалось выше, основными клиническими последствиями избыточной продукции альдостерона становятся усиленная задержка натрия и воды, вызывающая системную артериальную гипертензию, и повышенная экскреция калия почками, приводящая к гипокалиемии. Гиперальдостеронизм, как первичный, так и вторичный, является достаточно ярким примером причины клинически значимой гипокалиемии умеренного и тяжелого характера, развивающейся вследствие потери ионов калия с мочой. Гипокалиемия сопровождается не только снижением концентрации циркулирующих ионов калия, но и приводит также к снижению запасов калия с потерей общего калия организма. Перемещение ионов калия из внутриклеточного пространства во внеклеточную жидкость, в свою очередь, вызывает внутриклеточное движение водородных ионов, повышенную экскрецию ионов водорода и развитие метаболического алкалоза. Тяжелый метаболический алкалоз способен привести к гипокальциемии и, как следствие, к депрессии сердечно-сосудистой системы, вялости, тетании и судорогам. Неспецифические симптомы, связанные с метаболическим алкалозом, представлены слабостью и дегидратацией.
Физиологический эффект гипокалиемии – это гиперполяризация мембранного потенциала отдыхающей клетки. При гипокалиемии повышается клеточный мембранный потенциал покоя, приводя к увеличенной разнице между потенциалом покоя и пороговым потенциалом, необходимым для потенциала действия и мышечного сокращения. Это вызывает неспособность мышц нормально сокращаться, следовательно, ведущим клиническим признаком является так называя миопатия, выражающаяся в слабости гладкой и поперечно-полосатой мускулатуры. Проявляться слабость поперечно-полосатой мускулатуры будет эпизодическими или постоянными симптомами, в том числе цервикальной вентрофлексией (рис. 1), стопохождением, слабостью тазовых конечностей. Владельцы нередко интерпретируют последнюю проблему как нарушение поведения, так как видят неспособность или нежелание кошки запрыгнуть на те поверхности, которые ранее были для нее легкодоступными. Сильная гипокалиемия (<1.5 ммоль/л) может привести к слабости дыхательной мускулатуры и неадекватной вентиляции легких или даже остановке дыхания. В наиболее тяжелых случаях возможны ишемия и последующий некроз поврежденных мышц.

Рис. 1. Цервикальная вентрофлексия.
Слабость гладкой мускулатуры характеризуется другими проявлениями: илеусом, задержкой мочи вследствие нарушения тонуса мочевого пузыря, неспособностью концентрировать мочу. Неспецифическими симптомами гипокалиемии являются общие вялость и угнетение. Гораздо реже можно отметить дисфагию, коллапс. В некоторых клинических случаях мышечные симптомы являются малозаметными и эпизодическими, тогда как в других ситуациях они приобретают характер быстро прогрессирующих и тяжелых иногда даже при первом проявлении.
Кроме нарушения работы мышечной ткани, при развитии гипокалиемии могут быть также отмечены симптомы поражения следующих систем органов и метаболических этапов:
- влияние на сердце регистрируется нечасто, для этой патологии иногда характерны нарушения проводимости: суправентрикулярные и желудочковые аритмии, удлинение интервала Q-T и появление зубцов U;
- влияние на почки: умеренная гипокалиемия вызывает снижение восприимчивости канальцев почек к антидиуретическому гормону (вазопрессину), повышение аммониогенеза.
Давление крови у больных кошек может варьироваться от нормального до очень высокого. Симптомы артериальной гипертензии менее специфичны, и их сложнее интерпретировать у наших пациентов, нежели в гуманной медицине. Относительно часто встречается субклиническая гипертензия. Также нередко последствия артериальной гипертензии выражаются в офтальмологических патологиях, которые владельцы кошек способны отметить невооруженным взглядом.
В этом случае заметными для владельцев могут стать:
– снижение зрения (однако при этом стоит учитывать, что владелец, как правило, не в состоянии заметить незначительные нарушения зрения у кошки);
– внезапная слепота, развивающаяся в результате внутриглазных кровотечений или отслоения сетчатки;
– кровоизлияния, видимые невооруженным глазом (рис. 3);
– мидриаз;
– изменение цвета рефлекса глазного дна.
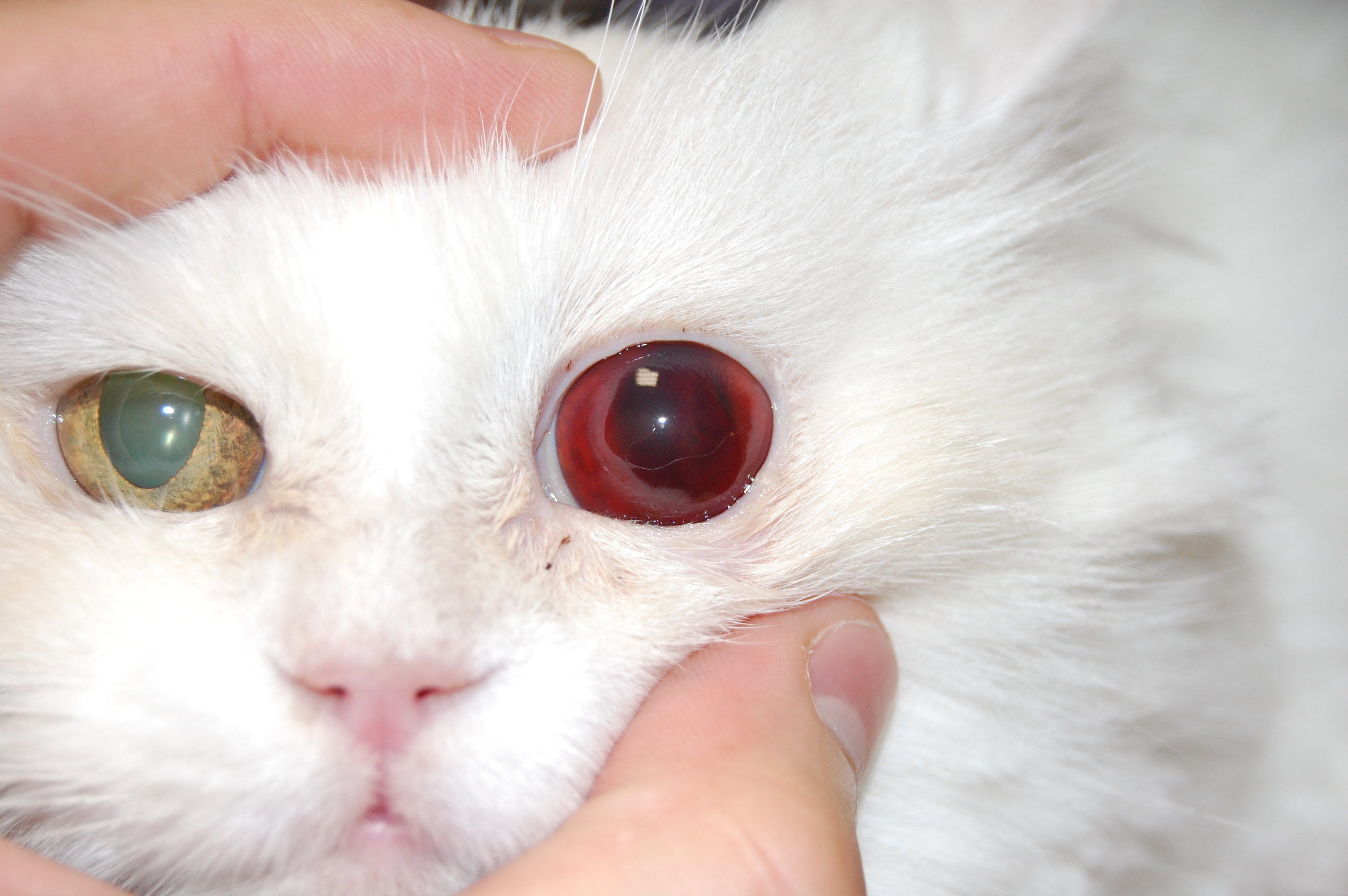 Рис. 2. Мидриаз. Зрачок не реагирует на свет или реагирует вяло. Реакция на ослепляющий свет может отсутствовать или присутствовать. Зрение может отсутствовать или быть сниженным.
Рис. 2. Мидриаз. Зрачок не реагирует на свет или реагирует вяло. Реакция на ослепляющий свет может отсутствовать или присутствовать. Зрение может отсутствовать или быть сниженным.
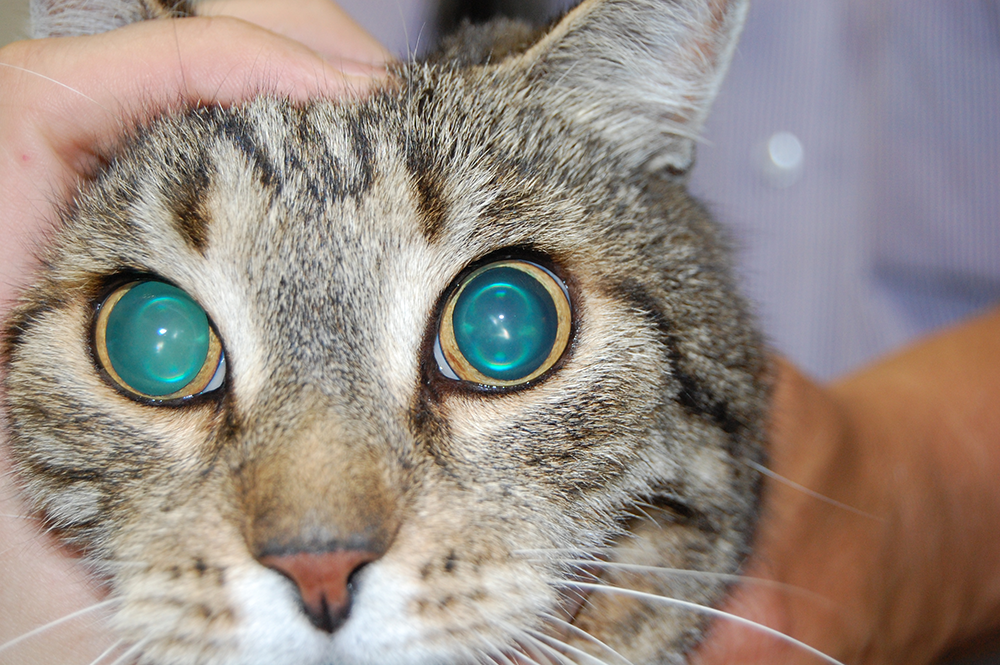 Рис. 3. Кровоизлияние в переднюю камеру глаза. Появление свободной крови в жидкости передней камеры глаза. Степень проявления данного симптома может варьироваться.
Рис. 3. Кровоизлияние в переднюю камеру глаза. Появление свободной крови в жидкости передней камеры глаза. Степень проявления данного симптома может варьироваться.
Гораздо реже владельцы больных гиперальдостеронизмом кошек отмечают полиурию, полидипсию, снижение массы тела, полифагию. Данные симптомы являются неспецифичными и нередко регистрируются также при других болезнях пожилых кошек.
Поскольку у данной возрастной категории пациентов возможен комплекс сразу нескольких заболеваний, нам могут потребоваться знания о распространенности основных симптомов, специфичных для наиболее часто встречаемых эндокринных патологий. В статье не рассматриваются подробно такие болезни, как СД и гипертиреоз. Но, поскольку эти болезни относятся к разряду более распространенных, чем гиперальдостеронизм, автор статьи привела данные патологии для сравнения основных специфических и неспецифических клинических признаков (табл. 2).
|
Симптом
|
СД
|
Гипертиреоз
|
Гиперальдостеронизм
|
|
ПУ/ПД
|
Характерно
|
Характерно
|
Характерно
|
|
Полифагия
|
Характерно
|
Характерно
|
Не характерно
|
|
Апатия, угнетение
|
Характерно при наличии осложнений
|
10% пациентов; «апатичный гипертиреоз»
|
Характерно
|
|
Ухудшение качества шерсти
|
Характерно
|
Характерно
|
Характерно
|
|
Неврологические нарушения
|
Возможно (диабетическая нейропатия)
|
Возможно (судороги)
|
Не характерно
|
|
Избыточный вес
|
Характерно до снижения веса на фоне болезни
|
10% пациентов; «апатичный гипертиреоз»
|
Не характерно
|
|
Анорексия
|
Характерно при наличии осложнений
|
10% пациентов; «апатичный гипертиреоз»
|
Характерно
|
|
Снижение веса
|
Характерно
|
Характерно
|
Характерно
|
|
Миопатия
|
Не характерно
|
Характерно при развитии гипокалиемии
|
Характерно при развитии гипокалиемии
|
|
Гиперактивность
|
Не характерно
|
Характерно
|
Не характерно
|
|
Рвота, диарея
|
Характерно при наличии осложнений
|
Характерно
|
Не характерно
|
|
Непереносимость тепла
|
Не характерно
|
Характерно
|
Не характерно
|
Таблица 2. Сравнительная характеристика распространенности симптомов у кошек, больных следующими болезнями эндокринной системы: СД, гипертиреоз, гиперальдостеронизм.
Как правильно провести дифференциальную диагностику?
Иногда в клинической практике встречаются такие случаи, при которых единственным заметным для владельцев симптомом становится офтальмологическая патология. В подобных ситуациях грамотная диагностика не должна ограничиваться только лишь офтальмологическим исследованием.
Офтальмолог может исключить следующие патологии, характерные для артериальной гипертензии: отслоение сетчатки; субретинальные, интраретинальные и интравитреальные кровотечения, связанные с системной гипертензией; отек диска зрительного нерва; различные дегенерации сетчатки; чрезмерную извитость сосудов сетчатки; атрофию сетчатки, диска зрительного нерва в тяжелых случаях.
Для клинициста офтальмологические признаки артериальной гипертензии должны обозначать в первую очередь необходимость поиска первопричины.
Заподозрить гиперальдостеронизм следует у кошек с диагностированной гипокалиемией и/или артериальной гипертензией. НО: ни в коем случае при этом нельзя забывать, что далеко не у каждой кошки будет обязательным набор всех симптомов из симптомокомплекса «гипертензия + гипокалиемия». Необнаружение электролитных расстройств, равно как и отсутствие последствий артериальной гипертензии не должны отталкивать нас от дифференциации диагноза.
Пренебрежение физикальными данными также способно навести на ложный диагностический путь или замаскировать неочевидный диагноз «гиперальдостеронизм».
Так, например, в достаточно редких случаях, когда размеры надпочечников при неоплазии значимо увеличиваются, большую помощь в выявлении данной патологии нам может оказать тщательная пальпация брюшной полости.
Сердечный шум и нерегулярный сердечный ритм, являющиеся последствием гипертрофической кардиомиопатии на фоне артериальной гипертензии, можно объяснить рядом других патологий, характерных для пожилых кошек. Гипокалиемию также можно принять за последствие (например) ХБП или гипертиреоза. Поэтому крайне важно не забывать о том, что не исключено сочетание в организме одной кошки сразу нескольких патологий, особенно учитывая тот факт, что кошки с гиперальдостеронизмом являются, как правило, пожилыми. В противовес сказанному гипердиагностика также способна навести нас на ложный путь и предоставить почву для ненужных рассуждений. В связи с этим крайне важной задачей клинициста становится поиск некой «золотой середины» при обследовании пожилых кошек без специфических симптомов.
Как было сказано выше, в данной статье не рассматриваются подробно такие болезни, как СД и гипертиреоз. Но поскольку эти эндокринные патологии более распространены, чем гиперальдостеронизм, автор статьи приводит сравнительные данные по физикальным находкам при этих болезнях, помогающие провести дифференциацию в ходе проведения тщательного осмотра пациента (табл. 3).
|
Физикальные данные
|
СД
|
Гипертиреоз
|
Гиперальдостеронизм
|
|
Патологические шумы
|
Не характерно
|
Характерно в случае развития ГКПМ
|
Характерно в случае развития ГКПМ
|
|
Тахикардия
|
Не характерно
|
Характерно
|
Характерно в случае развития ГКПМ
|
|
Мышечная слабость, гипотрофия мышц
|
Характерно
|
Характерно
|
Характерно
|
|
Гипокалиемическая миопатия
|
Не характерно
|
Характерно
|
Характерно
|
|
Стопохождение
|
Диабетическая нейропатия
|
Возможно при гипокалиемической миопатии
|
Возможно при гипокалиемической миопатии
|
|
Одно- или двустороннее увеличение долей щитовидной железы
|
Не характерно
|
Характерно
|
Не характерно
|
|
Гепатомегалия
|
Характерно (возможно по причине липидоза печени)
|
Не характерно
|
Не характерно
|
|
Гипертония
|
Характерно
|
Характерно
|
Характерно
|
Таблица 3. Сравнительная характеристика распространенности физикальных патологий у кошек, больных следующими болезнями эндокринной системы: СД, гипертиреоз, гиперальдостеронизм.
Лабораторная диагностика
Все методы лабораторной диагностики, которые мы рассмотрим в статье, преследуют цель помочь клиницисту подтвердить или опровергнуть свои предположения в отношении возможности гиперальдостеронизма, а также провести дифференциальную диагностику (особенно это актуально в случае наличия сочетанных патологий или сопутствующих заболеваний).
Типичными биохимическими аномалиями у кошек с гиперальдостеронизмом являются умеренная или тяжелая гипокалиемия и нормальные или слегка повышенные концентрации натрия. При этом всегда следует правильно интерпретировать концентрации ионов калия, способные привести к симптомам гипокалиемии. Биохимическая гипокалиемия не всегда тождественна клинически значимой. Так, концентрация калия в сыворотке крови < 3.5 мг-экв/л соответствует биохимической гипокалиемии. При этом симптомы гипокалиемической миопатии у кошек проявятся при концентрации ионов калия в сыворотке крови < 3.0 мг-экв/л.
Немаловажно, что под воздействием альдостерона усиливается экскреция калия с одновременной активацией при этом перемещения калия из внутриклеточного пула во внеклеточную жидкость. Это становится компенсаторным механизмом для поддержания нормокалиемии. Данный механизм способен маскировать потери ионов калия. Но при этом также усиливаются внутриклеточный транспорт и потеря почками ионов водорода, что, в свою очередь, способствует метаболическому алкалозу. Прогрессия гипокалиемии приводит к прогрессии жажды и алкалоза.
Также осторожно следует интерпретировать результаты определения концентрации ионов натрия в сыворотке крови. Вторично по отношению к задержке натрия реабсорбируется вода. Следовательно, повышенные концентрации натрия «разбавляются», и уровень этого электролита редко бывает повышен. Иногда повышается общее содержание натрия в организме при нахождении концентрации ионов натрия в референтном диапазоне на верхней его границе.
Эти данные делают необходимой крайне осторожную и тщательную интерпретацию концентрации электролитов в сыворотке крови. Ни в коем случае при получении цифр, находящихся в референтных диапазонах, такая информация не должна стать поводом для окончательного исключения диагноза. К сожалению, восприятие гипокалиемии и гипернатриемии как обязательных последствий гиперальдостеронизма кошек является одной из причин ошибок диагностики.
При наличии такого симптома, как гипокалиемическая миопатия, концентрация креатинкиназы в сыворотке крови у кошек обычно заметно повышена. Могут также иметься признаки болезни почек, к которым относятся гипостенурия, протеинурия и повышенные концентрации в сыворотке креатинина и мочевины. У кошек, которые первоначально не имели данных о ХБП, она может прогрессировать в связи с тем, что гиперальдостеронизм является важным медиатором прогрессирующей болезни почек [2].
По аналогии с предыдущими таблицами, в таблице 4 приведены основные лабораторные данные, помогающие при дифференциальной диагностике.
|
Лабораторный тест
|
СД
|
Гипертиреоз
|
Гиперальдостеронизм
|
|
Нерегенеративная анемия
|
Характерно, слабовыраженная
|
Редко
|
Не характерно
|
|
Стрессовая лейкограмма (лимфопения, эозинопения, нейтрофилия)
|
Характерно
|
Характерно
|
Не характерно
|
|
Умеренный эритроцитоз, повышение гематокрита и гемоглобина
|
Не характерно
|
Характерно
|
Не характерно
|
|
Гиперхолестеринемия и/или гипертриглицеридемия
|
Характерно
|
Характерно
|
Не характерно
|
|
Гипербилирубинемия
|
Редко
|
Не характерно
|
Не характерно
|
|
↑ трансаминаз
|
Характерно
|
Характерно
|
Не характерно
|
|
↑ ЩФ
|
Характерно
|
Не характерно
|
Не характерно
|
|
Азотемия
|
Преренальная
|
Характерно (слабая)
|
Не характерно
|
|
Гипергликемия
|
Характерно
|
Нет
|
Нет
|
|
Гипокалиемия
|
Не характерно
|
Редко
|
Характерно
|
|
Гипергликемия
|
Характерно
|
Возможно
|
Не характерно
|
Таблица 4. Сравнительная характеристика распространенности изменений данных лабораторных исследований у кошек, больных СД, гипертиреозом, гиперальдостеронизмом.
Альдостерон – невидоспецифичный гормон. Референтный диапазон у кошек составляет 194–388 нг/дл [10]. На практике его исследование может проводиться в адаптированных медицинских лабораториях, поскольку в ветеринарных лабораториях проведение данного теста не распространено. Для исследования пригодна гепаринизированная плазма или сыворотка с ЭДТА. Плазма крови стабильна до 7 суток при температуре 2–8°C [14]. У здоровых кошек и у кошек с вторичным гиперальдостеронизмом могут быть значительные суточные колебания концентрации альдостерона в сыворотке крови. Но обычно его содержание увеличивается и при первичном, и при вторичном заболевании. В случае сочетания гипокалиемии и высокой концентрации альдостерона с достаточно большой долей вероятности можно подозревать у кошки гиперальдостеронизм, но этих данных не может быть достаточно для определения характера патологии. Максимально высокие концентрации альдостерона характерны для кошек с первичным гиперальдостеронизмом [2]. В одном из исследований концентрация альдостерона в плазме у 10 кошек с первичной патологией варьировалась от 1253 нг/дл до 3329 нг/дл [10].
При вторичном гиперальдостеронизме, поскольку патология обусловлена чрезмерной стимуляцией РААС, увеличивается концентрация не только альдостерона, но и ренина. Таким образом, при обнаружении сочетания повышенного содержания альдостерона и ренина следует подозревать возможность вторичного гиперальдостеронизма. При этом необходимо отбирать достаточно большой объем крови и немедленно замораживать отделенную плазму. Следует избегать применения гепарина, но можно использовать пробирки с ЭДТА. Эти особенности не позволяют широко использовать данный тест в ветеринарной медицине. Как и в случае с исследованием уровня альдостерона, в ветеринарных лабораториях проведение данного теста не распространено. На активность ренина также могут влиять различные лекарственные препараты, которые получает пациент (например, ингибиторы АПФ, бета-блокаторы), а также потребление соли с пищей.
К сожалению, на сегодняшний день мы очень далеки от идеальных лабораторных возможностей. Тем не менее как клиницисты мы должны понимать, что невозможность определения ренина не должна приводить к безысходности в диагностике, поскольку ни один универсальный и идеальный лабораторный тест не способен заменить суждение врача и объективные данные о наличии патологии.
Также следует упомянуть об изменении концентрации других гормонов в сыворотке крови пациентов с гиперальдостеронизмом. По мере усиления синтеза минералокортикоидов происходит активирование всего пути биосинтеза стероидов. В результате можно отметить повышение концентрации в сыворотке крови пациентов с гиперальдостеронизмом не только альдостерона, но и стероидов-предшественников, например дезоксикортикостерона, кортикостерона, 18-гидроксикортикостерона. На сегодняшний день эти данные представляют более научный, нежели практический интерес. Безусловно, если у кошки есть новообразование надпочечника/ов смешанного характера, одновременно секретирующее, например, альдостерон и прогестерон, то при проведении лабораторного исследования уровня циркулирующих гормонов мы можем столкнуться также и с превышением референтных диапазонов прогестерона.
Визуальная диагностика
Методы визуализации, которые мы можем использовать в ходе проведения дифференциальной диагностики, также способны дать немало подсказок клиницисту как в случае заболевания первичным, так и в случае заболевания вторичным гиперальдостеронизмом.
Визуальная диагностика необходима при подозрении на первичный гиперальдостеронизм, так как только она способна дать более точную информацию о том, поражен один надпочечник или оба. Этот вопрос особенно важен в связи с тем, что унилатеральный первичный гиперальдостеронизм потенциально можно излечить хирургически, тогда как билатеральное или подтвержденное метастатическое заболевание следует лечить медикаментозно.
При обнаружении новообразования надпочечника (или надпочечников) визуальные методы должны быть использованы также для выявления отдаленных и регионарных неопластических поражений других органов и тканей. . «Опухоли надпочечников редко видны при использовании рентгенографии, и если опухоль видна, то она наиболее вероятно является адренокортикальной карциномой» [2, стр. 41]. При рентгенографическом исследовании грудной полости следует обратить внимание на наличие новообразований, при проведении УЗИ, КТ, МРТ брюшной полости также – на возможность инвазии опухоли правого надпочечника в КПВ и окружающие структуры.
По данным BSAVA [1, стр. 149] поперечный размер надпочечников у кошек составляет 2.8–5.5 мм. Медианный дорсовентральный размер левого надпочечника составляет от 3 до 5,3 мм; правого надпочечника – от 2,9 до 4,5 мм [2, стр. 41]. По данным Penninck D., d`Andre M., продольный размер надпочечников кошек составляет 10–11 мм, максимальный диаметр – 4.3 +/- 0.3 мм [18, стр. 388]. Референтные диапазоны применимы ко всем кошкам, независимо от их размера или возраста. Самыми частыми находками при первичном гиперальдостеронизме у кошек становятся новообразования надпочечников, кальцификация надпочечников и изменения их эхогенности (рис. 4). В случае одностороннего поражения надпочечника контралатеральный надпочечник может быть или нормальным, или гипотрофированным. В случае уменьшения размеров такой надпочечник не всегда обнаруживается при проведении УЗИ. При этом крайне важно понимать, что обнаружение измененного надпочечника не является дефинитивным параметром для постановки окончательного диагноза «первичный гиперальдостеронизм». Дифференциальными диагнозами, способными привести к исходным изменениям, являются нефункциональные новообразования надпочечников, феохромоцитомы, кортизол-секретирующие и прогестерон-секретирующие опухоли. Наряду с этим при использовании доступных методов визуализации (КТ, МРТ, УЗИ) надпочечники могут выглядеть абсолютно нормально, и их размеры могут соответствовать референтным диапазонам даже при наличии функциональных новообразований и/или клинически значимой гиперплазии.
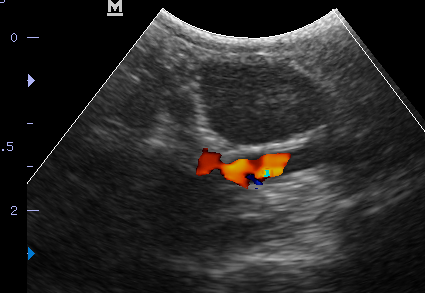
Рис. 4. Новообразование левого надпочечника у кошки. Цветная допплерография позволяет визуализировать кровоток в брюшной аорте.
Возможные находки, которые характерны для гиперальдостеронизма и могут быть обнаружены врачом визуальной диагностики, приведены в таблице 5. Сравнение с данными, обнаруживаемыми при заболевании кошек СД и гипертиреозом, может помочь провести дифференциальную диагностику.
|
Визуальная диагностика
|
СД
|
Гипертиреоз
|
Гиперальдостеронизм
|
|
УЗИ, МРТ, КТ брюшной полости
|
Возможно: признаки липидоза печени, триадита, неоплазия, инфекции МВП, НО надпочечника/ов (при наличии в качестве причины СД прогестерон- или кортизол-секретирующего НО)
|
Возможно: уни-/билатеральная гиперплазия, очаговые изменения щитовидной железы (ЩЖ)
|
Возможно: НО надпочечника/ов, метастатические поражения, инвазия НО в КПВ, окружающие ткани и другие сосуды, кальцификация НО надпочечников и изменения эхогенности паренхимы надпочечников, гипотрофия контрлатерального надпочечника при унилатеральном НО
|
|
Рентгенография
|
Возможно: гепатомегалия, неоплазия, минерализация НО надпочечника/ов (при наличии в качестве причины СД прогестерон- или кортизол-секретирующего НО)
|
Возможно: ↓ рентгеноплотности костей
|
Возможно: минерализация НО надпочечника/ов, метастатические поражения
|
|
ЭХОКГ
|
Без особенностей
|
Как результат гипертензии –ГКМП (симметричная); дилатация левого предсердия, левого желудочка
|
Как результат гипертензии – ГКМП (симметричная).
Возможные находки при гипокалиемии: ↓ сократительной способности миокарда, ↓ сердечного выброса
|
|
ЭКГ
|
Без особенностей
|
Иногда: R в отв 2 > 0,9 мВ
предсердно-желудочковые аритмии
|
Редко: суправентрикулярные и желудочковые аритмии, удлинение интервала Q-T и появление зубцов U
|
Таблица 5. Сравнительная характеристика патологических находок, обнаруживаемых в ходе проведения визуальной диагностики у кошек, больных СД, гипертиреозом, гиперальдостеронизмом.
Дифференциальные диагнозы
Безусловно, гиперальдостеронизм не единственное заболевание, которое можно заподозрить у кошки при наличии сочетания гипокалиемии и артериальной гипертензии. При наличии гипокалиемии следует учитывать следующий список болезней, способных привести к данной патологии: ХБП; СД в самом начале инсулинотерапии; быстро растущие новообразования; алиментарные патологии; гипертиреоз.
Среди указанных патологий к артериальной гипертензии нередко приводят ХБП, СД, гипертиреоз. Таким образом, порой перед нами может возникнуть сложная задача: определить, какая из болезней стала истинной причиной для того или иного симптома (особенно это касается клинических случаев, сопровождающихся неспецифическими симптомами).
В статье «Изменения концентрации калия: гипер- и гипокалиемия» («Ветеринарный Петербург» 2014, № 5) был предложен и обсужден общий диагностический план в случае, если пациент – взрослая кошка старше 8-летнего возраста. Там же был приведен перечень патологий (помимо гипокалиемии), способных привести к мышечной слабости. Стоит уточнить, что в протокол исследования пациента с подозрением на гиперальдостеронизм или при наличии сомнительных симптомов, наводящих на подозрение о возможности артериальной гипертензии, обязательно должно быть включено измерение артериального давления.
Осложнения и последствия
Осложнения и последствия, связанные с гиперальдостеронизмом, обусловлены в первую очередь артериальной гипертензией. К ним можно отнести следующие патологии:
– ГКМП. Заподозрить данную патологию можно, услышав патологические шумы при аускультации, обнаружив признаки кардиомегалии при проведении рентгенографии грудной клетки (однако данные находки вовсе не являются обязательными для кошек с ГКМП). Патология подтверждается только путем проведения эхокардиографии (ЭХОКГ) и носит обычно симметричный характер. Изменения сердца соответствуют повреждению, вызванному гипертензией, вторичной по отношению к увеличенному внутрисосудистому объему.
– ХБП. Альдостерон способен участвовать в развитии и прогрессии повреждения почек, способствуя тромбозу сосудов и фиброзу. Кроме того, как альдостерон, так и ангиотензин II способствуют поддержанию гипертензии и дальнейшей фибропролиферативной деструкции почек [2, стр. 39].
Лечение
В статье «Изменения концентрации калия: гипер- и гипокалиемия» («Ветеринарный Петербург» 2014, № 5) было подробно рассмотрено симптоматическое лечение гипокалиемии кошек. В случае тяжелой гипокалиемии необходимо внутривенное введение солей калия, в других ситуациях возможно использование пероральных препаратов калия.
Сохранение гипокалиемии невыясненной этиологии, несмотря на суплементацию калием, должно навести на подозрение о возможности гиперальдостеронизма у кошек и расширить диагностические манипуляции, используемые для данных пациентов. Безусловно, в этом случае мы не сможем рассчитывать на успех лечения, если своевременно не выявим и не попытаемся устранить первопричину гипокалиемии. В случае заболевания первичным гиперальдостеронизмом одно медикаментозное лечение вряд ли может нормализовать концентрации калия в циркулирующей крови. Но в подобных ситуациях обычно удается обеспечить контроль клинических симптомов, связанных с миопатией. В любом случае, как при первичном, так и при вторичном гиперальдостеронизме следует устранять первоисточник болезни.
В качестве дополнительных средств корректировки гипокалиемии при гиперальдостеронизме рекомендовано использовать также ингибиторы ангиотензинпревращающего фактора (ИАПФ) и калийсберегающие диуретики (антагонисты альдостерона). Применение этих препаратов возможно как в режиме монотерапии, так и совместно с препаратами калия, если их недостаточно для контроля концентрации ионов калия.
Спиронолактон – это конкурентный антагонист альдостерона, вызывающий задержку калия и экскрецию натрия. Рекомендованная доза для кошек – 2–5 мг/кг орально 1–2 раза в сутки.
С целью контроля артериальной гипертензии можно использовать амлодипина бесилат («Амловас», «Амлодипин», «Нормодипин», «Веро-Амлодипин»). Этот препарат первого выбора – антагонист кальция, блокирующий входящий трансмембранный поток ионов кальция и являющийся вазодилататором, снижающим периферическое сосудистое сопротивление, а за счет этого – кровяное давление. Инотропный эффект амлодипина очень слабый. Доза на кошку составляет от 0,625 до 1,25 мг 1 раз в сутки, но некоторым пациентам требуется увеличение дозы. Также нередко в рекомендациях можно встретить дозу 0.125–0.25 мг/кг 1 раз в сутки. Со временем подобранная доза может стать недостаточной, и тогда кошке потребуется дополнительно применение ИАПФ в сочетании с амлодипином.
Контроль пациента с симптомами гипертензии и гипокалиемии
Эффективные дозы препаратов калия и гипотензивных средств всегда должны подбираться индивидуально. Следует проводить тщательный мониторинг электролитов и артериального давления в течение пяти-семи дней ежедневно после каждого изменения дозы используемых лекарственных средств или после начала применения новых лекарственных средств, пока кошка не станет нормокалиемичной и нормотензивной. Целью лечения является сначала снижение, а затем устранение клинических симптомов и последствий гипокалиемической миопатии и артериальной гипертензии.
Хирургическое лечение
Летальность при проведении унилатеральной адреналэктомии составляет порядка 33%. Такая летальность может быть обусловлена тяжелым кровотечением из КПВ. Относительно высокий процент периоперационных летальных исходов ограничивает выбор данного метода лечения в качестве первостепенного. Но выбор терапевтического лечения в данном случае приведет лишь к паллиативной терапии.
Тем не менее при унилатеральном поражении надпочечника новообразованием адреналэктомия может стать самым предпочтительным вариантом лечения. Естественно, это лечение актуально при отсутствии видимых метастатических поражений. Успешная адреналэктомия способна вылечить пациента, в том числе без необходимости применения последующей терапии. Подготовка пациента к хирургическому лечению включает в себя обязательное устранение последствий и симптомов, связанных с ведущими последствиями гиперальдостеронизма, – гипокалиемии и артериальной гипертензии.
Кроме кровотечения из КПВ, также сообщается о следующих осложнениях: интраабдоминальное кровотечение, острая почечная недостаточность, сепсис, тромбоэмболия.
Контроль концентрации электролитов в сыворотке крови и АД должен регулярно проводиться во время адреналэктомии, а также в ближайший послеоперационный период. Также подобные исследования могут оказаться полезными на протяжении нескольких послеоперационных дней. В случае сохранения гипертензии или гипокалиемии после адреналэктомии стоит продолжать симптоматическую терапию до купирования этих патологий.
В заключение хочется отметить, что редкая диагностируемость гиперальдостеронизма может быть обусловлена не только редкой встречаемостью патологии, но и тем, что в некоторых случаях болезнь остается невыясненной, а диагноз –неверифицированным ввиду ограничения лабораторных и технических возможностей. Вероятно, пропаганда информации о болезни среди врачей и расширение границ лабораторной диагностики поспособствуют большей инцидентности данной патологии кошек.
Список использованных литературных источников:
- Бенчкроун Г. и Розенберг Д. Атипичные эндокринные заболевания собак и кошек // Veterinary Focus. – Vol. 21, № 1. – 2011. – С. 35–40.
- Бэксфилд Н. Гиперальдостеронизм у кошек / Материалы Санкт-Петербургской ветеринарной терапевтической конференции. – 2013. – С. 38–47.
- Макинтайр Д., Дробац К., Хаскингз С., Саксон У. Скорая помощь и интенсивная терапия мелких домашних животных. – М.: Аквариум, 2013. – 560 с.
- Нельсон Р., Фельдман Э. Эндокринология и репродукция собак и кошек. – «Софион», 2008. – 1256 с.
- Современный курс ветеринарной медицины Кирка / под ред. Дж. Д. Бонагура; пер. с англ. – М.: Аквариум-Принт, 2005. – 1376 с.
- Торранс Э. Д., Муни К. Т. Эндокринология мелких домашних животных. – М.: Аквариум, 2006. – 311 с.
- Burkitt Creedon J. М., Davis Н. Advanced Monitoring and Procedures for Small Animal Emergency and Critical Care. – Wiley-Blackwell, 2011. – 888 р.
- Cochran Phillip E. Veterinary Anatomy & Physiology: A Clinical Laboratory Manual, 2nd Edition. – Delmar Cengage Learning, 2011. – 380 p.
- Ettinger S., Feldman E. Textbook of Veterinary Internal Medicine Expert Consult, 7th Edition. – W.B. Saunders Company, 2009. – 2208 р.
- Frances J. Barr , Lorrie Gaschen. BSAVA Manual of Canine and Feline Ultrasonography. – Publisher: British Small Animal Veterinary, 2011. – Р. 222.
- Gough А. Differential Diagnosis in Small Animal Medicine. – Blackwell Publishing Ltd, First published, 2007. – 464 р.
- Kenneth J. Drobatz, Merilee F. Costello. Feline Emergency and Critical Care Medicine, 2010. – 672 p.
- Lo A. J., Holt D. E., Brown D. C., Schlicksup M. D., Orsher R. J., Agnello K. A. Treatment of Aldosterone-Secreting Adrenocortical Tumors in Cats by Unilateral Adrenalectomy: 10 Cases (2002–2012) // J Vet Intern Med. – 2014; № 28. – Р. 137–143.
- Mooney C. T., Peterson M. E. Canine and Feline Endocrinology. – BSAVA, 2004. – 248 p.
- de Morais H. A., Bach J. F., DiBartola S. P. Metabolic Acid-Base Disorders in the Critical Care Unit // Vet Clin Small Anim. – 2008; № 38. – Р. 559–574.
- Norkus С. Veterinary Technician's Manual for Small Animal Emergency and Critical Care. – Wiley-Blackwell, 2012. – 567 р.
- Norsworthy G. D., Grace S. F., Crystal M. A., Tilley L. P. The feline patient / editor Gary D. Norsworthy. – Wiley-Blackwell, 4th Edition, 2011. – 1052 р.
- Penninck D., d`Andre M. Small Animal Ultrasonography. – Blackwell Publishing Ltd, 2008. – 502 р.
- Silverstein D. C., Hopper K. Small Animal Critical Care Medicine, 2nd Edition. Saunders. – 2009. – 1152 p.
- Steinbach S. Die chronische Nierenerkrankung der Katze // Kompendium Kleintier. – 2014. – Р. 17–25.
- Textbook of Small Animal Medicine / editor John K. Dunn. – W. B. Saunders, 1999. – 1065 p.

 Схема 1.
Схема 1. Схема 2.
Схема 2.

