Ретроспективное исследование клинической картины, диагностики и лечения среднего отита, не обусловленного полипом носоглотки, у 16 кошек
Nicola Swales1©, Aiden Foster2 and Natalie Barnard1
1 Госпиталь для мелких животных Langford Vets, Бристольский Университет, Лэнгфорд, Великобритания.
2Бристольская ветеринарная школа, Университет, Лэнгфорд, Великобритания.
Для переписки: Nicola Swales BSc (Hons) RVN, Small Animal Hospital, Langford Vets, University of Bristol, Stock Lane, Langford North Somerset BS40 5DU, UK Email: nicola.swales@bristol.ac.uk
Резюме
Цели. Целью этого исследования был ретроспективный анализ кошек с диагнозом среднего отита (СО), не обусловленного полипом носоглотки, и рассмотрение клинического исхода при хирургическом и медикаментозном лечении.
Методы. В историях болезни искали данные о кошках с диагнозом СО. Диагноз СО основывался на наличии клинических симптомов, в том числе неврологических, респираторных симптомов и признаков внутреннего отита, а также на признаках утолщения или неравномерности стенок барабанного пузыря или жидкости в барабанной полости у животных, которых исследовали методами визуальной диагностики. В случаях, когда методы визуальной диагностики не использовались, диагноз ставился по наличию жидкости в барабанном пузыре или выделению микроорганизмов при посеве после миринготомии. Эти записи анализировали ретроспективно.
Результаты. Из 16 кошек одной проведена полная абляция слухового прохода, пяти — вентральная остеотомия барабанного пузыря и 11 — медикаментозное лечение. Среди кошек, получавших медикаментозное лечение местными средствами и (или) системными антимикробными препаратами, у восьми клинические симптомы полностью исчезли.
Выводы и клиническая значимость. Эта маленькая когорта показывает, что некоторых кошек с СО можно успешно лечить медикаментозно. Хирургическое лечение инвазивно, и при соответствующем медикаментозном лечении необходимости в нем может не быть. Это первое исследование лечения СО у кошек, которое может стать основой для будущих исследований, целью которых должно стать выявление конкретных инфекционных причин СО и определение возможных способов их медикаментозного лечения.
Принято: 10 ноября 2017 г.
Введение
Средний отит (СО) определяется как воспаление среднего уха; барабанного пузыря и барабанной перепонки включительно. Он встречается реже наружного отита (НО; воспаление наружного слухового прохода и ушной раковины) и у кошек реже, чем у собак.1 В связи с недоступностью среднего уха диагностировать и лечить СО бывает сложно.
Среднее ухо кошек состоит из барабанного пузыря — костной оболочки, содержащей барабанную полость, и барабанной перепонки, отделяющей среднее ухо от внутреннего. В отличие от собак, барабанная полость разделена костной перегородкой на два отдела. Перегородка проходит от средне-ростральной до средне-латеральной части и имеет небольшую дорсальную щель, через которую два отдела сообщаются.2,3 По данным одного обзора СО, поражение обоих отделов встречается чаще (94%), чем поражение только вентромедиального или дорсолатерального отделов (6%).4 Это структурное отличие от собак потенциально способно осложнить лечение кошек.
У кошек при СО возможны разнообразные клинические симптомы. Частыми являются симптомы обструкции верхних дыхательных путей (шум при вдохе, истечения из носа и одышка), а также признаки вестибулярного нарушения, в том числе наклон головы, движение кругами, нистагм и атаксия.5–7 Часто у кошек проявляется односторонний синдром Хорнера в связи с повреждением ветви лицевого нерва, идущей к веку.8–10 Возможные неневрологические неспецифические клинические симптомы включают встряхивание головой, зуд, боль и изменение постановки ушной раковины.7
Также у кошек описаны нарушения слуха в результате скопления жидкости в барабанном пузыре или повреждения слуховых косточек среднего уха.5,11
Существует несколько методов диагностики СО у кошек. Барабанную перепонку относительно легко визуализировать при отоскопии из-за относительно короткого наружного слухового прохода. Часто применяется рентгенография, КТ и МРТ, при этом КТ и МРТ считаются более чувствительными.12 Миринготомия также позволяет отобрать диагностические образцы из барабанного пузыря.13 СО у кошек часто является результатом полипа носоглотки (ПНГ) или инфекции глотки или верхних дыхательных путей, распространившейся по евстахиевой трубе. Реже СО развивается в результате распространения НО, также предполагается возможность гематогенного распространения.14,15
СО можно лечить медикаментозно или хирургически.16 Информации о медикаментозном лечении СО у кошек, не связанного с ПНГ, почти или совсем нет. Полагают, что у кошек выше риск ототоксичности при применении местных препаратов по сравнению с собаками.5,17 Целью этого исследования был ретроспективный анализ кошек с диагнозом СО, обусловленным не ПНГ, и оценка клинического исхода при хирургическом и медикаментозном лечении. Авторы надеялись представить некоторые рекомендации по лечению СО, вызванного не ПНГ, у кошек.
Материалы и методы
В компьютерной системе записей клиники был выполнен поиск по ключевым словам «КТ барабанного пузыря» и «средний отит» у кошек. Затем результаты анализировали для проверки соответствия критериям; в частности, кошки любого возраста, направленные с диагнозом СО иди диагноз СО, поставленный в клинике. Кошек с только предположительным диагнозом исключали, как и кошек, которым делали КТ барабанного пузыря по причинам, не связанным с СО, таким как травматический отрыв слухового прохода. Также исключали всех кошек с упоминанием полипа среднего уха, ПНГ или «материала с рентгеновской плотностью мягких тканей» в барабанном пузыре.
Диагноз СО ставился на основании клинических признаков, в том числе неврологических симптомов, респираторных симптомов и признаков НО, а также при наличии утолщенных или неравномерных стенок барабанного пузыря или жидкости в барабанной полости в случаях, когда проводили визуальную диагностику. В случаях, когда визуальную диагностику не проводили, диагноз ставили на основании жидкости в барабанном пузыре или выделения микроорганизмов при посеве материала, полученного при миринготомии.
Затем истории болезни анализировали и вносили данные в таблицу Excel. Отмечали клинические симптомы при первом поступлении, диагностические техники, использовавшиеся в специализированной клинике и госпитале, и назначенное лечение. Из этих данных выводили описательную статистику с использованием простых процентных значений. С ветеринарной клиникой, направившей животное, связывались по телефону для запроса анамнеза каждой кошки с направления до настоящего времени.
Результаты
Порода, пол, возраст
Всего диагноз СО был поставлен 16 кошкам с 2011 по 2016 г; в 50% СО был односторонним и в 50% — двухсторонним.
Большинство животных было младше 10 лет (5/16 [31,3%] младше 5 и 7/16 [43,8%] в возрасте 6–10 лет; 12/16 были младше 10 лет). Количество котов и кошек было равным, большинство кастрированных. Самой распространенной породой была домашняя короткошерстная (11/16 [68,8%]). Прочими породами были домашняя длинношерстная, сиамская, мейн-кун, британская короткошерстная и бурманская.
Клиническая картина
У половины кошек, обследованных в специализированном госпитале, были признаки НО, обнаруженные либо в направившей животное клинике, либо при поступлении в госпиталь, при этом у четырех присутствовали сопутствующие неврологические симптомы. На рис. 1 показаны клинические симптомы у кошек, включенных в исследование. В высокой пропорции случаев (11/16 [68,8%]) присутствовали неврологические симптомы, в том числе у четырех одновременно с НО.
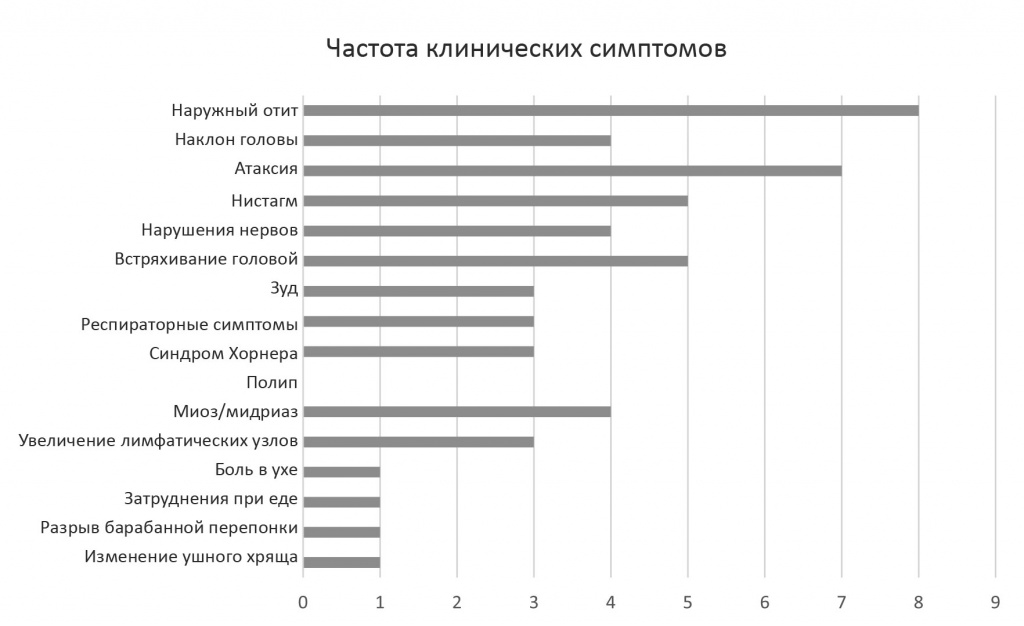
Рис. 1. Краткие сведения о клинических симптомах у 16 кошек с диагнозом среднего отита.
Диагностические обследования/анализы в специализированном госпитале
11 из 16 кошек (68,8%) делали КТ барабанного пузыря, у всех из них были признаки жидкости в барабанном пузыре, а у четырех — утолщение стенки. Четырем кошкам сделали МРТ вместо КТ (18,8%), и в 100% случаев обнаружен рентгеноконтрастный материал в барабанном пузыре (см. рис. 2). У двух кошек были признаки внутреннего отита (у одной усиление контраста структур внутреннего уха на изображениях после введения контраста; у одной увеличенное и деформированное внутреннее ухо и усиление контраста полукружных каналов), и у одной из двух был сопутствующий менингит.
Из четырех кошек с признаками утолщения стенки барабанного пузыря одну лечили медикаментозно системным препаратом итраконазола и местным препаратом, содержащим полимиксин В, преднизолон и миконазол (Суролан; Эланко), одна перенесла вентральную остеотомию барабанного пузыря (ВОБП), одной рекомендовали ВОБП и одна перенесла полную абляцию слухового прохода (ПАСП). У трех кошек, прошедших лечение, не было выявлено рецидива; данные последующего наблюдения за кошкой, которой рекомендована ВОБП, отсутствовали.
Пяти кошкам была проведена миринготомия. Девяти сделано цитологическое исследование экссудата из слухового прохода (n = 4) или материала, полученного при миринготомии (n = 5). В 9/16 случаев (56,3%) образцы отправили на микробиологический посев с определением чувствительности; был выделен ряд микроорганизмов, в том числе Staphylococcus epidermidis и Staphylococcus aureus (о значительной устойчивости к антибиотикам не сообщалось), Escherichia coli, анаэробы, Pasteurella multocida, виды рода Mycoplasma и Pseudomonas aeruginosa (табл. 1). Конкретный микроорганизм, по-видимому, не влиял на способ лечения или исход.
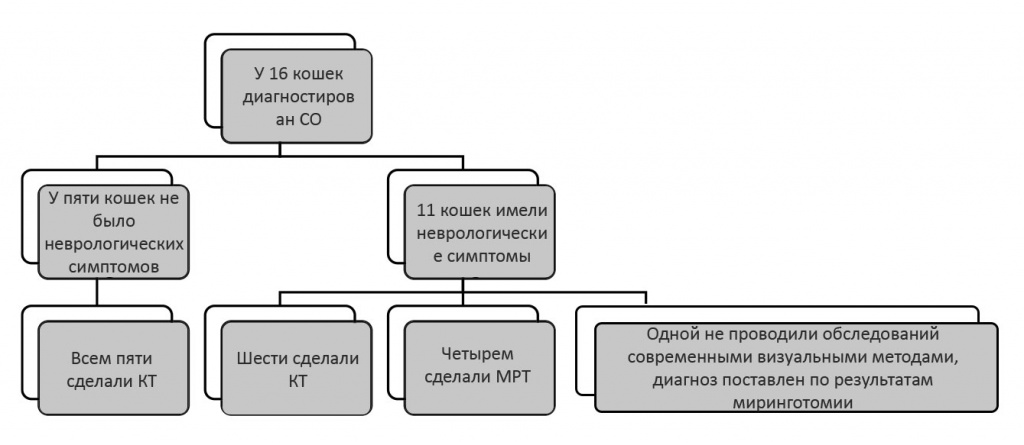
Рис. 2. Блок-схема с краткими сведениями о методах диагностики для 16 кошек со средним отитом (СО)
Лечение
Из 16 кошек с СО шесть лечили хирургически и 10 — только медикаментозно. 7 кошек, получавших медикаментозное лечение, лечили системными антибиотиками (цефовецин [n = 1], марбофлоксацин [n = 1], амоксициллин, потенцированный клавуланатом [n = 4, в одном случае заменен на клиндамицин], прадофлоксацин [n = 1] и цефалексин [n = 1]) по результатам посева и определения чувствительности. Двух лечили системным итраконазолом, а одну — местно в связи с обнаружением дрожжей Malassezia при цитологическом исследовании экссудата из слухового прохода. Длительность лечения варьировала от 10 дней до 8 недель. Краткие сведения о лечении каждой кошки.
Исходы
Одной кошке сделали контрольную КТ через 5 недель, а еще одной — рентгеновский снимок через 1 год; обе кошки были успешно излечены медикаментозно, без признаков выпота в барабанном пузыре (присутствовавшего ранее) на снимках. У двух кошек продолжались симптомы НО после медикаментозного лечения, однако признаков СО не было. У шести кошек не было симптомов заболеваний уха, НО или СО, насколько позволяет судить последующее наблюдение. Из двух кошек с сопутствующим внутренним отитом у одной продолжалась атаксия и у двух — наклон головы, хотя эти симптомы были менее выражены, чем при первичном поступлении. Длительность последующего наблюдения составляла от 3 месяцев до 2 лет. 4 кошки подверглись эутаназии из-за несвязанных проблем. Для двух кошек данных последующего наблюдения не было (см. рис. 3).
Обсуждение
Хирургическое лечение СО у кошек хорошо описано;10 насколько нам известно, информации о медикаментозном лечении очень мало. Это маленькое ретроспективное исследование дает некоторые доказательства возможности успешного медикаментозного лечения СО у кошек системными антибиотиками. 9 кошек, получавших медикаментозное лечение, у которых были данные последующего наблюдения, по-видимому, были успешно излечены. Эти результаты могут представлять ценность для выбора лечения таких случаев в будущем.
Таблица 1. Результаты микробиологического посева и цитологического исследования
|
Выделенный микроорганизм
|
Экссудат из слухового прохода
|
Миринго-томия
|
Результаты цитологического исследования
|
|
Посев не делали
|
1
|
0
|
Палочки и кокки
|
|
Staphylococcus epidermidis
|
1
|
0
|
Виды Malassezia
|
|
Pasteurella multocida
|
0
|
1
|
Нет бактерий
|
|
Pseudomonas aeruginosa и Enterococcus faecalis
|
0
|
1
|
Виды Malassezia
|
|
Escherichia coli и смешанные анаэробы
|
0
|
1
|
Палочки
|
|
Виды Mycoplasma
|
1
|
0
|
Нет бактерий
|
|
Staphylococcus aureus
|
1
|
0
|
Не делали
|
|
Нет роста
|
0
|
1
|
Нет бактерий
|
|
Виды Mycoplasma (выделены из носа)
|
0
|
0
|
Не делали
|
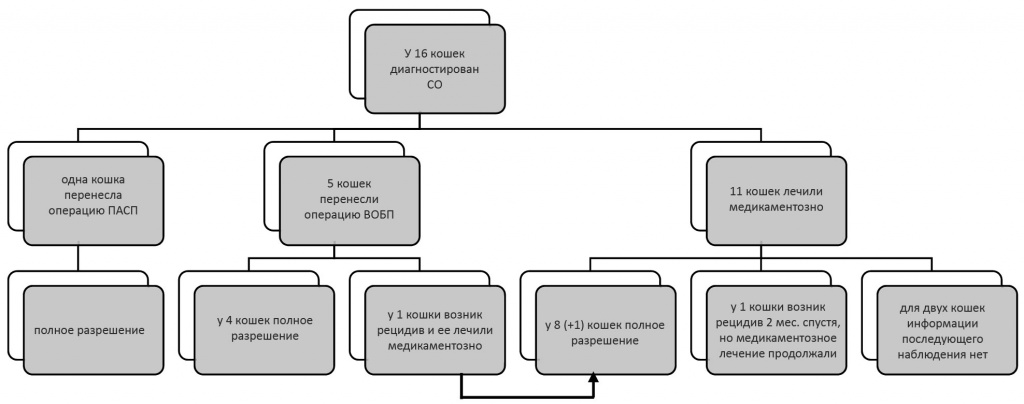
Рис. 3. Блок-схема с кратким описанием исходов лечения 16 кошек с диагнозом среднего отита (СО). ПАСП = полная абляция слухового прохода; ВОБП = вентральная остеотомия барабанного пузыря.
Хотя в этом исследовании нет конкретных критериев выбора, следует отметить, что диагноз СО у этих кошек был основан не только на результатах визуальной диагностики; у кошек также должны были присутствовать характерные клинические симптомы. В предыдущих исследованиях обнаружено, что 34 кошки из когорты 100 кошек имели признаки СО на КТ-снимках головы, однако симптомы, характерные для заболевания уха, отсутствовали.14
Исследования показывают, что КТ и МРТ являются наиболее чувствительными методами диагностики СО;12 однако неизвестно, являются ли они «золотым стандартом» выявления рецидива. О разрешении в таких случаях судили по исчезновению клинических симптомов. Возможно, авторы будущих проспективных исследований захотят окончательно оценить разрешение с помощью сочетания современных методов визуальной диагностики.
Доказательств эффективности применения нестероидных противовоспалительных препаратов (НСПВП) в случаях СО (для обезболивания или снижения воспаления) недостаточно. Хотя в данных случаях они применялись главным образом после операции, однако некоторые кошки, которых лечили медикаментозно, тоже получали НСПВП. Каждое животное лечили врачи с разной специализацией, таким образом, способ лечения не был стандартизирован.
В некоторых обзорных статьях сообщается, что антимикробные препараты пригодны для лечения собак и кошек, тогда как в других утверждается, что местные или системные противомикробные средства далеки от идеала при лечении СО.5,7,17 Эти противоречивые утверждения говорят о недостатке качественных доказательств, которыми можно руководствоваться при выборе способа применения системных антимикробных средств для лечения СО и оценке, в каких ситуациях наиболее вероятно успешное лечение. Для кошек информация особенно ограничена, так как большинство имеющихся доказательств не подтверждены или основаны на мнении специалистов, а не на результатах клинических исследований. В этом исследовании длительность антимикробной терапии не коррелировала с исходом, хотя у некоторых кошек курс лечения был короче рекомендованных 4–6 недель.18
Некоторые авторы утверждают, что системные антибиотики после дачи внутрь даже в максимальной дозе не всегда достигают достаточной концентрации в барабанном пузыре собак и кошек.5
При планировании системной терапии для кошек с СО обязательно следует учитывать результаты микробиологического посева, так как это может повлиять на назначаемый препарат.18 Местное лечение может быть эффективно, даже если результаты посева говорят об устойчивом микроорганизме, так как при местном применении возможно создать более высокую концентрацию препарата в ухе по сравнению с системным применением. В двух описанных случаях сообщалось об инфекции Mycoplasma. Инфекция видами Mycoplasma также описана в качестве причины СО, и Mycoplasma felis все чаще распознается в качестве причины заболевания у кошек.19,20
Ограничением этого исследования является его ретроспективный, а не проспективный план; кроме того, исследуемая популяция была очень маленькой. Однако, несмотря на это, мы надеемся, что оно поможет сформировать основу для будущих исследований по оценке успешности или безуспешности лечения СО у кошек при помощи системных антимикробных препаратов.
Выводы
Эта маленькая когорта показывает, что СО можно успешно лечить медикаментозно. ВОБП и ПАСП — инвазивные хирургические процедуры, которые не обязательно требуются в таких случаях при условии соответствующего медикаментозного лечения.
Литература:
-
Hill PB, Lo A, Eden CA, et al. Survey or the prevalence, diagnosis and treatment of dermatological conditions in small animals in general practice. Vet Rec 2006; 158: 533–539.
-
King A, Weinrauch S, Doust R, et al. Comparison of ultrasonography, radiography and a single computed tomography slice for fluid identification within the feline tympanic bulla. Vet J 2007; 173: 638–644.
-
MacPhail C, Innocenti C, Kudnig S, et al. Atypical manifestations of feline inflammatory polyps in three cats. J Feline Med Surg 2007; 9: 219–225.
-
Shell L. Otitis media and otitis interna. Vet Clin North Am Small Anim Pract 1988; 18: 885–899.
-
Gotthelf L. Diagnosis and treatment of otitis media in dogs and cats. Vet Clin North Am Small Anim Pract 2004; 34:469–487.
-
McKeever P and Torres S. Ear disease and its management.Vet Clin North Am Small Anim Pract 1997; 27: 1523–1536.
-
Rosychuk RAW and Bloom P. Otitis media: how common and how important? In: DeBoer DJ, Affolter VK and Hill PB (eds). Advances in veterinary dermatology. Vol 6. Oxford: Wiley-Blackwell, 2010, pp 345–353.
-
Bacmeister C. Dyspnea in a cat with otitis media. Feline Pract 1991; 19: 5–8.
-
Bruyette D and Lorenz M. Otitis externa and media: diagnostic and medical aspects. Semin Vet Med Surg Small Anim 1993; 8: 3–9.
-
Trevor P and Martin R. Tympanic bulla osteotomy for treatment of middle-ear disease in cats: 19 cases (1984–1991). J Am Vet Med Assoc 1993; 202: 123–128.
-
Anders B, Hoelzler M, Scavelli T, et al. Analysis of auditory and neurologic effects associated with ventral bulla osteotomy for removal of inflammatory polyps or nasopharyngeal masses in cats. J Am Vet Med Assoc 2008; 233:580–585.
-
Garosi L, Dennis R and Schwarz T. Review of diagnostic imaging of ear disease in the dog and cat. Vet Radiol Ultrasound 2003; 44: 137–146.
-
Rhossmeisl J. Vestibular disease in dogs and cats. Vet Clin North Am Small Anim Pract 2010; 40: 81–100.
-
Shanaman M, Seiler G and Holt D. Prevalence of clinical and subclinical middle ear disease in cats undergoing computed tomographic scans of the head. Vet Radiol Ultrasound 2011; 53: 76–79.
-
Murphy K. A review of techniques for the investigation of otitis externa and otitis media. Clin Tech Small Anim Pract 2001; 16: 236–241.
-
Donnelly K and Tillson D. Feline inflammatory polyps and ventral bulla osteotomy. Compend Contin Educ Pract Vet 2004; 26: 446–453.
-
Kennis R. Feline otitis: diagnosis and treatment. Vet Clin North Am Small Anim Pract 2013; 43: 51–56.
-
Rosychuk RAW. Otitis media in cats (feline otitis media). Proceedings of the ESVD Otitis Workshop; 2017 June; Vienna, Austria. June, 1–3, 2017, pp 79–84.
-
Le Boedec K. A systematic review and meta-analysis of the association between Mycoplasma spp and upper and lower respiratory tract disease in cats. J Am Vet Med Assoc 2017; 250: 397–407.
-
Ackerman AL, Lenz JA, May ER, et al. Mycoplasma infection of the middle ear of three cats. Vet Dermatol 2017; 28:417–e102.



